Miembro fantasma: del alma al cerebro

El Instituto Nacional de Estadística (INE) estima que dos de cada mil españoles sufren actualmente las consecuencias de una amputación; hasta 80.000 de ellos han padecido dolor de miembro fantasma.
Perder un brazo, una pierna, un dedo. Mirar y no verlo y, sin embargo, sentirlo. Este fenómeno se conoce como miembro fantasma y afecta hasta un 90% de las personas que han sufrido una amputación. Tras perder una porción corporal estos pacientes siguen sintiendo la extremidad, son conscientes de ella. Se trata de una condición muy frecuente entre los amputados que se presenta, sobre todo, en forma de dolor. Es decir, experimentan la sensación de conservar el miembro, pero este se encuentra en continuo sufrimiento.
Del alma al cerebro: Historia del miembro fantasma
Hasta su caracterización científica, esta entidad clínica se interpretaba como una forma de trastorno psíquico o, en todo caso, como una prueba de la inmortalidad del alma. La primera descripción reglada de este síndrome la realizó el cirujano militar francés Ambroise Paré en el siglo XVI, a través de los testimonios de los soldados mutilados en el campo de batalla.
Tres siglos después, el neurólogo estadounidense Silas Weir Mitchell lo estudió de forma exhaustiva, acuñando finalmente el término de «miembro fantasma». El Dr. Mitchell desestimaba las apreciaciones religiosas y psíquicas del síndrome, afirmando que su origen se encontraba en el daño de los nervios y en su procesamiento neurológico. En el año 1864, en el contexto de la guerra de Secesión estadounidense, lo describía:
«Los hombres que habían sufrido una amputación experimentaban durante meses la sensación inusual de que todavía conservaban el miembro. Les dolía o picaba, sentían calambres»
– ‘Gunshot Wounds and Other Injuries of Nerves’ (1864)
Tras continuar con sus investigaciones, en 1872 añadió:
«Muy pocos podrán comprender la influencia que un dolor continuado e insoportable puede representar sobre el cuerpo y la mente […]: el más terrible de todos los tormentos que se pueda infligir»
– ‘Injuries of Nerves and Their Consequences’ (1872)
Diabetes: la causa más frecuente de amputación en España
Más de 90.000 personas viven en España habiendo perdido una extremidad. Si bien, de forma intuitiva, podemos sospechar que la causa más frecuente es la accidental, esto solo se cumple para los miembros superiores: brazos, manos y dedos. Aquí lo más habitual son los accidentes laborales, seguidos por armas de fuego y pirotecnia y, finalmente, accidentes de tráfico.
Para los miembros inferiores, en cambio, las causas cambian radicalmente. Hasta un 70% de las amputaciones por debajo de la cintura se deben a la diabetes, convirtiendo esta patología en la causa global más frecuente de amputación.
En un segundo plano, pero igualmente devastadoras, quedan las quemaduras, tumores, malformaciones congénitas e infecciones.
El dolor fantasma
A pesar de su nombre de evocación literaria, esta condición está lejos de ser un mito. Hasta nueve de cada diez amputados la padecen, describiendo sensaciones que pueden variar desde un calor agradable hasta una picazón intensa, desagradable. «A menudo los pacientes refieren ‘ardor, calambres, trituración o laceración‘, que pueden ser intermitentes o constantes», explican P. Campo-Prieto et al. (2022).
Desde la Asociación Nacional de Amputados de España (ANDADE), los pacientes añaden al repertorio de síntomas sensaciones de frío o calor, «como tener una vela bajo el brazo», aseguran. Describen sus dolores también como descargas eléctricas continuas, así como la percepción de tener la extremidad en posiciones de flexión o contorsión dolorosa. Todo esto, recordemos, en una parte del cuerpo que hace meses o años que han perdido.
Pero ¿por qué se produce? ¿Por qué pueden estos pacientes seguir notando sus dedos, manos y piernas, si ya no los tienen? Este tipo de dolor es todavía enigmático para la comunidad científica, pero existen hipótesis fundadas que tratan de darle explicación.
Teoría de la reorganización cortical
En nuestro cerebro existen áreas que se encargan de controlar cada una de las partes del cuerpo. Estas se distinguen muy bien entre sí, aunque están tremendamente interconectadas. Cuando perdemos, por ejemplo, una mano, las áreas de nuestro cerebro que la controlaban ya no reciben información sensorial de esa extremidad, de modo que «se apaga». Sin embargo, estas áreas no quedan inactivas.
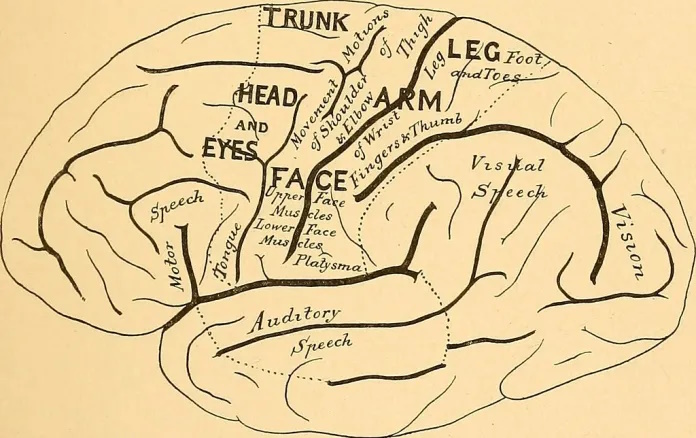
En lugar de eso, se «reorganizan» y comienzan a recibir información de partes adyacentes del cuerpo. Las áreas vecinas invaden este territorio, de modo que ahora puede comenzar a recibir señales de la cara o del brazo, que son áreas cercanas en el cerebro.
La región de la mano sigue activa, pero recibiendo información de otras partes del cuerpo, confundiéndolo. Como la región sigue activa, el cerebro puede «notar» la mano, pero esta confusión hace que la note en forma de dolor.
Por otro lado, cuando el cerebro envía órdenes a la mano (como movimientos o sudoración, por ejemplo), no se encuentra a nadie para recibirlas. Esto contribuye también a la confusión y, por tanto, al dolor.
Esto no significa que el paciente se lo esté inventando, o que sea «algo psicológico»; todo lo que el paciente siente es real, siente el dolor igual que cualquier otra persona. Como este proceso tiene lugar en el córtex cerebral, esta hipótesis recibe el nombre de Teoría de la Reorganización Cortical.
Con el tiempo, el cerebro consigue adaptarse a la situación y, tanto la conciencia sobre el miembro perdido como el dolor terminan desapareciendo. Mientras esto no ocurre, sin embargo, la experiencia es muy desagradable; como decía el Dr. Mitchell, «una tortura».
Tratamiento
La especialidad médica que trata a estos pacientes es la rehabilitación. No obstante, el alivio del dolor es todavía un gran desafío, siendo en general pasajero y poco consistente. Los tratamientos pueden ser farmacológicos o no farmacológicos, así como protésicos y psicológicos.
Los pacientes que sufren este síndrome han tenido que enfrentarse durante muchos años a lo largo de la historia a médicos y sistemas sanitarios que negaban o subestimaban sus síntomas. Hoy tenemos la certeza de que su dolor es real, pero aún combatiéndolo desde estos cuatro frentes (farmacológico, no farmacológico, protésico y psicológico), la situación puede prolongarse meses e incluso años, sin haber alcanzado una resolución completa.
Farmacológico
En este grupo encontramos analgésicos para el dolor de origen cerebral, como son los antidepresivos y anticonvulsivantes (que no buscan un efecto sobre el ánimo o la epilepsia, sino sobre el dolor), o incluso opiáceos como la morfina, entre otros. Con frecuencia son insuficientes, y los pacientes se sienten muy insatisfechos.
No farmacológico
En cuanto a los tratamientos no farmacológicos destaca la fisioterapia, con intervenciones como la terapia de espejo. Esta técnica utiliza una ilusión visual para engañar al cerebro, permitiéndole reorganizar las conexiones neuronales y reducir las señales de dolor. Su eficacia puede variar, pero ha demostrado llegar a ser muy efectiva para muchos pacientes. En la siguiente imagen podemos observar a Francisco Maquieira en plena sesión de esta terapia, con el fin de aliviar sensaciones dolorosas provenientes de su ausente pie derecho.

Paciente y fisioterapeuta en el proceso de una sesión de terapia de espejo | Fuente: ANDADE, con el consentimiento de Francisco Maquieira
Como podemos ver, consiste en lo siguiente: se coloca un espejo en el plano medio del paciente, de modo que refleje su lado sano. Así se crea la ilusión de que el miembro amputado está presente, mientras este queda oculto tras el reverso del espejo.
De forma repetitiva y consistente, durante múltiples sesiones, el paciente realiza movimientos con el miembro sano, observándolos en el espejo a la vez que intenta realizarlos con la otra extremidad, como si realmente la conservase todavía. Esta visualización y el intento de mover el miembro fantasma ayudan a recalibrar la percepción del cerebro, terminando por aliviar el dolor.
Existen otras terapias no farmacológicas, como la estimulación nerviosa eléctrica transcutánea (TENS), la terapia electroconvulsiva, o la estimulación magnética transcraneal repetitiva, pero su explicación detallada escapa al alcance de este artículo.
Protetización
La colocación de una prótesis tiene efectos enormemente positivos sobre el dolor del miembro fantasma, que con frecuencia se disipa cuando el paciente se acostumbra a ella. El mecanismo podría ser similar al de la terapia de espejo, consiguiendo mantener la ilusión de conservar el miembro y así permitir al cerebro reorganizar sus conexiones.

Incluso si la prótesis es sencilla, sin demasiada articulación o movimiento, su colocación ha demostrado ser muy positiva para el tratamiento del dolor.
Psicológico
Decíamos antes que en ningún caso este dolor es inventado o fingido, pero sí que es cierto que el estado anímico del paciente puede influir sobre su intensidad y duración. Un paciente que afronta de manera más positiva su condición, con un buen apoyo social y familiar, tiene más probabilidades de superar su dolor que otro que, en cambio, tenga dificultades para aceptar su pérdida o no cuente con los apoyos necesarios.
Es fundamental, por lo tanto, que los pacientes reciban la atención psicológica necesaria para sobrellevar la amputación.
Reflexión final
En conclusión, el síndrome del dolor de miembro fantasma es una condición muy frecuente entre los pacientes amputados, a la par que muy incapacitante. Requiere la intervención terapéutica de múltiples profesionales y su tratamiento debe ser continuado y multidisciplinar, fundamentándose en los fármacos analgésicos, la fisioterapia y rehabilitación, la protetización y el apoyo psicológico del paciente.
En el siguiente enlace podréis leer el testimonio de Francisco Maquieira, de O Porriño, en Galicia, quien tras más de 40 años padeciendo dolor de miembro fantasma, por fin ha conseguido superarlo.
FUENTE: EL GENERACIONAL

Comments (1)
fqy9z
reply